हर्निया हा आजार म्हणजे आतडयाचा कोणतातरी भाग पोटाच्या स्नायूंच्या पदरातून बाहेर पडणे.
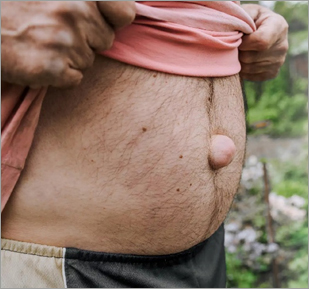

पोटातला दाब वाढल्यावर फुगार होणे ही हर्नियाची एक महत्त्वाची खूण आहे. जोरात खोकला करणे, उभे राहणे, वजन उचलणे, शौचासाठी कुंथणे, शिंकणे, इ. कारणांनी पोटात दाब वाढू शकतो.
हर्निया हा शस्त्रक्रियेनेच बरा होऊ शकतो. हर्निया स्वत: सहसा दुखत नाही. पण त्यातल्या आतडयाला पीळ पडून ‘आतडीबंद’ झाला तर खूप वेदना होते. यावर ताबडतोब शस्त्रक्रिया करावी लागते.
हर्नियाच्या ठिकाणचा फुगार एकदम वाढणे, दुखरेपणा, गरमपणा, उलटया, इत्यादी लक्षणे गंभीर समजावीत.

यकृतातून जाणा-या नीलाप्रवाहात अडथळा आल्यामुळे किंवा हृदय-पंप नीट रक्त खेचत नसल्यास पोटात पाणी साठून जलोदर होतो.
सर्व आतडी, जठर, यकृत, प्लीहा, पांथरी, इत्यादींवर एक पातळ दुपदरी आवरण असते. हया दुपदरी आवरणात नेहमी थोडासा द्रवपदार्थ असतो. या आवरणामुळे आतडयाची हालचाल सोपी होते. यामुळे मार, आजार यांपासून आतील अवयवांचे संरक्षण होते. जलोदर म्हणजे या दुपदरी आवरणात प्रमाणाबाहेर पाणी साठणे. या आजाराची कारणे अनेक आहेत.
जलोदराची कारणे अनेक आहेत. यकृतसूजेनंतर येणा-या जलोदराचा प्रकार आधुनिक वैद्यकाप्रमाणे साध्य (बरा होणारा) आहे. परंतु आयुर्वेद रुग्णालयांमधून केल्या जाणा-या उपायांचा चांगला उपयोग होतो हा अनुभव आहे. मीठ, पाणी जरासुध्दा न घेता केवळ पूर्णपणे दुधावर सहा महिनेपर्यंत निग्रह दाखवू शकणा-या रुग्णांना चांगला उपयोग झाला आहे. आहारातील एक अट म्हणजे सर्व प्रकारच्या उसळी टाळणे. असे पथ्य पाळल्यानंतर हळूहळू पचनशक्तीप्रमाणे चतकोर भाकरी, ओवा-जिरे मिसळलेली लसणीची चटणी यांचा प्रयोग करावा. एकूण पथ्यापथ्य तीन ते नऊ महिनेपर्यंत पाळावे लागते.
या आजारात सौम्य जुलाब होत राहणे चांगले असते. यासाठी आहारातल्या डाळींवर रुईचा चीक आधीच टाकून द्यावा. यासाठी 20 ग्रॅम डाळीवर रुईचा चीक दोन-तीन थेंब टाकावा (जास्त टाकू नये नाहीतर जुलाब होतील). भाकरी-पोळीचे पीठ भिजवताना त्यामध्येही दोन थेंब रुईचा चीक मिसळावा. या जुलाबामुळे शरीरातले अनावश्यक पाणी कमी होत राहते.
आरोग्यवर्धिनी (500 मि.ग्रॅ) हे औषध यकृताचे कामकाज सुधारण्यास उपयोगी आहे. याच्या 1-2 गोळया दिवसातून 2-3 वेळा याप्रमाणे 3 ते 9 महिने द्याव्या. याबरोबरच कुमारीआसव आणि पुनर्नवारिष्ट 2-2 चमचे तेवढयाच पाण्यात मिसळून देत राहावे. सप्टेंबर ते जानेवारीपर्यंत पुनर्नवा (खापरखुट्टी, वसू) भाजी म्हणून खेडयांमध्ये मिळू शकते. या वनस्पतीचा 50-100 ग्रॅम या मात्रेत रोज 2 वेळा वापर केल्यास यकृतपेशींचे काम सुधारते. 3 ते 6 आठवडे हे उपचार सुरू ठेवावेत.
यकृत निबर होऊन बिघडणे याला खालीलपैकी काही कारणे असू शकतात.
कावीळ, जलोदर, पोटावरच्या नीला उठून दिसणे, मळमळ, उलटी, आजाराच्या शेवटच्या अवस्थेत रक्ताची उलटी वगैरे अनेक लक्षणे यात दिसून येतात.
वेळीच निदान झाले तर डीपेनिसिलीन व आरोग्यवर्धिनी या औषधांचा चांगला उपयोग होतो. एकदा सि-हॉसिस हा यकृताचा रोग जडला, की बरा होणे जवळजवळ अशक्य असते. याचे परिणाम फार दूरगामी असतात. केवळ या रोगासाठी तरी दारू आणि स्थूलता टाळणे आवश्यक आहे. मुलांना पहिल्यापासून व्यायाम खेळ आणि योग्य आहार याचे महत्व समजले पाहिजे.
यकृत आरोपण म्हणजे योग्य नातेवाईक शोधून त्याच्या यकृताचा काही भाग आरोपण करता येतो. पूर्ण यकृत बसवावे लागत नाही , कारण काही भाग देखील काम करू शकतो. मेंदुमृत व्यक्तींचे यकृत देखील काही रुग्णाना जीवनदान देऊ शकते. मात्र यकृत आरोपण ही अत्यंत गुंतगुंतीची शस्त्रक्रिया आहे आणि नंतर देखील बरीच काळजी घ्यावी लागते. त्याचा खर्च काही लाखांच्या घरात जाऊ शकतो. त्यानंतर दारू कायम वर्ज्य करावी लागते. तसेच योग्य जीवनशैली सांभाळावी लागते.
यकृत सूज किंवा लिवर सीरहोसिस या आजारचे निदान आता बहुदा पोटाच्या सोनोग्राफी वरून सर्वात आधी होते. यात यकृत आकार वाढणे आणि त्याच्या पेशी खराब होणे याचे स्पष्ट चित्र दिसते. सोनोग्राफीत त्याची सुरुवात देखील दिसते. अधिक स्पष्ट चित्रणसाठी एलस्टॉग्राफ हे सोनोग्राफीचेच प्रगत तंत्र वापरतात.
याचबरोबर यकृत-कार्याच्या रक्ताच्या तपासण्या करतात. यात मुख्य म्हणजे सेरम बिलीरुबिन, लिपीड म्हणजे स्निग्ध पदार्थ चाचणी, SGOT /SGLT पातळी तपासले जाते. सीटी चाचणीत अधिक तपशील,तसेच कर्करोग कळू शकतो.
युनिव्हर्सल प्रिकॉशन्स म्हणजे प्रत्येक रुग्णाचे रक्त व शरीरिक द्रव संभाव्य संसर्गजन्य आहेत असे गृहित धरून घेतली जाणारी सुरक्षितता उपाययोजना. या उपायांमुळे HIV, हिपॅटायटिस B व C यांसारखे संसर्ग टाळता येतात.
पुढील विवेचन मुख्यत:HIV च्या दृष्टीने लिहिलेले असले तरी या सर्व संसार्गासाठी लागू आहे.
1. वैयक्तिक संरक्षक साधने (Personal Protective Equipment – PPE)
2. हात स्वच्छता (Hand Hygiene)
3. सुई व धारदार वस्तूंची सुरक्षित हाताळणी (Sharps Safety)
4. रक्त व शरीरिक द्रवांचे सुरक्षित व्यवस्थापन
5. निर्जंतुकीकरण व स्वच्छता (Disinfection & Sterilization)
6. कचरा व्यवस्थापन (Biomedical Waste Management)
7. सुई टोचल्यास तात्काळ उपाय (Post Exposure Prophylaxis – PEP)
8. लैंगिक संपर्कातून HIV टाळण्यासाठी काळजी (सर्वसामान्यांसाठी)